Vacuna triple vírica


La vacuna triple vírica o vacuna triple viral (conocida también como SPR y SRP) es una mezcla de tres componentes virales atenuados, administrados por una inyección para la inmunización contra el sarampión (vacuna del sarampión), la parotiditis o paperas (vacuna contra las paperas) y la rubéola (vacuna contra la rubéola). Por lo general se administra a niños de aproximadamente un año de edad, con un refuerzo antes de comenzar la edad preescolar entre los cuatro y cinco años de edad. Es una vacuna usada de modo rutinario alrededor del mundo. Desde que se introdujo en sus versiones iniciales de los años 1970, más de 500 millones de dosis se han administrado en más de 60 países.
Efectividad
[editar]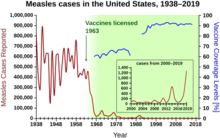
Antes de la distribución mundial de la vacuna contra el sarampión, la incidencia de esta enfermedad infecciosa era inevitable.[1] En el presente, la incidencia de sarampión ha caído a menos del 1 % de las personas menores de edad de 30 países que usan la vacuna rutinariamente.
Hasta ahora, los beneficios de la vacuna contra el sarampión en términos de prevención, discapacidad y muerte ha sido bien documentada. En los Estados Unidos se ha estimado que la vacuna contra el sarampión ha prevenido unos 52 millones de casos nuevos, 17 400 casos de retraso mental y unas 5200 muertes.[2] Durante 1994 y 2004, una estrategia dirigida por la Organización Mundial de la Salud y la UNICEF mejorando la cobertura de la vacuna ha prevenido un estimado de 1,4 millones de muertes por sarampión a nivel mundial.[3]
La parotiditis es otra enfermedad viral de la infancia que en el pasado fue muy común. La rubéola, por su parte, también ha disminuido desde el uso de la vacuna, en especial en la población de mujeres embarazadas de alto riesgo, el cual produce defectos congénitos en el recién nacido.[4]
Una revisión sistemática del 2020 acerca de la vacunación para la prevención de estas enfermedades reportó una efectividad de 96% para la prevención del sarampión, 86% para la prevención de parotiditis y 89% para la prevención de la rubeola después de la aplicación de ambas dosis.[5]
El gobierno japonés prohibió esta vacuna en 1993, así como la del virus del papiloma humano en 2013, después de que el número de reacciones adversas fuera superior al esperado, siendo el único país desarrollado donde se ha prohibido. Sin embargo, según el servicio británico de salud, la causa fue que Japón estaba usando una variante de la vacuna con problemas. Desde la prohibición de la vacuna triple vírica en Japón, varios brotes de sarampión han causado la muerte de 94 niños en 5 años.[6]
Calendario
[editar]La vacuna triple vírica contra el sarampión, parotiditis y rubéola se administra por vía subcutánea antes de los dos años de vida, por lo general al cumplir un año de edad. Una segunda dosis de refuerzo es necesaria para alcanzar niveles satisfactorios de inmunidad e interrumpir la transmisión de los virus. El refuerzo puede ser dado al mes o al cabo de uno o más años, de acuerdo a las regulaciones individuales de cada país.[7]
En 2005 se propuso la combinación de la vacuna triple vírica con la vacuna contra la varicela con el fin de simplificar la administración de vacunas infantiles.[7][4]
Efectos adversos
[editar]En 1998, un polémico artículo (ya retractado) reportaba una relación causal entre el autismo y la vacunación con la vacuna triple vírica. Sin embargo, estudios más recientes y en grupos muestrales mayores han demostrado que no existe una asociación entre la vacunación y el autismo. Así mismo, no hay evidencia que demuestre que la vacunación cause retraso cognitivo, diabetes mellitus tipo 1, asma, leucemia, encefalitis o infecciones bacterianas o virales.[5]
Los efectos adversos que pueden esperarse de la vacunación son: fiebre (normalmente a los 6-12 días desde la vacunación), sarpullido, adenopatías, dolor articular y reacciones de hipersensibilidad leves, aunque todos ellos se dan en solamente en una minoría de los pacientes que reciben la vacuna.[8] Algunos otros efectos adversos poco frecuentes que se han asociado a la vacuna triple vírica son las convulsiones febriles (1 por cada 1150-1700 dosis administradas) y la púrpura trombocitopénica idiopática (1 por cada 40,000 dosis).[5]
Referencias
[editar]- ↑ Babbott FL Jr, Gordon JE (1954). «Modern measles». Am J Med Sci 228 (3): 334-61. PMID 13197385.
- ↑ Bloch AB, Orenstein WA, Stetler HC et al. (1985). «Health impact of measles vaccination in the United States». Pediatrics 76 (4): 524-32. PMID 3931045.
- ↑ Centers for Disease Control and Prevention (CDC) (2006). «Progress in reducing global measles deaths, 1999–2004». MMWR Morb Mortal Wkly Rep 55 (9): 247-9. PMID 16528234.
- ↑ a b NARDONE, Anthony, TISCHER, Annedore, ANDREWS, Nick et al. Comparación de la seroepidemiología de la rubéola en 17 países: progresos hacia las metas internacionales de control de la enfermedad. Bull World Health Organ [online]. 2008, vol. 86, no. 2 [citado 2008-04-19], pp. 118-125. Disponible en: [1]. ISSN 0042-9686. doi: 10.1590/S0042-96862008000200013
- ↑ a b c Di Pietrantonj, Carlo; Rivetti, Alessandro; Marchione, Pasquale; Debalini, Maria Grazia; Demicheli, Vittorio (22 de noviembre de 2021). «Vaccines for measles, mumps, rubella, and varicella in children». En Cochrane Acute Respiratory Infections Group, ed. Cochrane Database of Systematic Reviews (en inglés) 2021 (11). doi:10.1002/14651858.CD004407.pub5. Consultado el 23 de noviembre de 2021.
- ↑ «Why Japan banned MMR vaccine».
- ↑ a b Vesikari T, Sadzot-Delvaux C, Rentier B, Gershon A (2007). «Increasing coverage and efficiency of measles, mumps, and rubella vaccine and introducing universal varicella vaccination in Europe: a role for the combined vaccine». Pediatr Infect Dis J 26 (7): 632-8. PMID 17596807. doi:10.1097/INF.0b013e3180616c8f.
- ↑ Barnett, Elizabeth; Lynfield, Ruth; Sawyer, Mark H. (2021). Red Book 2021 Report of the Committee on Infectious Diseases. (32th ed edición). American Academy of Pediatrics. ISBN 978-1-61002-522-5. OCLC 1257084860. Consultado el 23 de noviembre de 2021.
