Arteria uterina
| Arteria uterina | ||
|---|---|---|
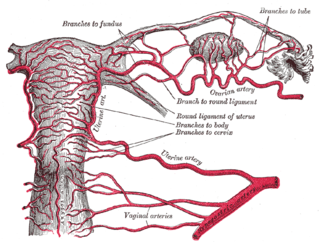 Arterias del aparato reproductor femenino: arteria uterina, arteria ovárica y arterias vaginales—la arteria uterina en el centro. | ||
 Vasos sanguíneos del útero y sus apéndices, vista posterior. (Arteria uterina etiquetada en el centro a la derecha.) | ||
| Latín | [TA]: arteria uterina | |
| TA | A12.2.15.029 | |
| Vena satélite | Venas uterinas | |
| Enlaces externos | ||
| Gray | pág.615 | |
La arteria uterina es una arteria en mujeres que irriga sangre al útero. Es considerada una de las tres arterias tortuosas del cuerpo humano (junto con la esplénica y la facial).[cita requerida] Por lo general, emerge de una división anterior de la arteria ilíaca Interna y toma de inmediato su trayectoria hacia el útero cruzando el uréter de su lado correspondiente hasta el ligamento ancho del útero. Se ha asociado la arteria uterina con deficiencias de irrigación sanguínea del útero en algunos casos de infertilidad[1] y anormalidades del flujo sanguíneo por la arteria uterina en pacientes con preeclampsia severa.[2]
Estructura
[editar]La arteria uterina parte de la arteria hipogástrica o ilíaca interna. Antes de llegar al útero, viaja por el parametrio de la parte inferior del ligamento ancho del útero. Con frecuencia se anastomosa con la arteria vaginal, aunque ésta puede nacer como rama de la arteria uterina misma, en vez de ser rama de la arteria hipogástrica.
Trayecto y divisiones
[editar]La arteria uterina nace de la arteria hipogástrica —también llamada arteria ilíaca interna— desde donde adopta un trayecto relativamente vertical, adosada a la pared lateral de la pelvis, por delante y encima de los uréteres. Poco antes de llegar al piso pélvico, hace un giro tomando una trayectoria transversa recorriendo el borde inferior del ligamento ancho del útero y pasando ahora por detrás y por encima del uréter del lado correspondiente(el río pasa bajo el puente). Al llegar a 2-3 cm del útero se remonta hacia arriba y origina el llamado cayado de la arteria uterina, dando a este nivel las ramas cérvico-vaginales —para el cuello uterino y el 1/3 superior de la vagina—. Al alcanzar el istmo del útero emergen las ramas arcuatas que recorren el útero en dirección transversal. Las ramas arcuatas se dividen a su vez en ramas internas, unas van al endometrio, mientras que otras van al miometrio. Las ramas que se dirigen hacia el endometrio dan dos tipos de ramas, las que van a la capa basal y se llaman ramas basales y otras hacia la capa funcional superficial del endometrio llamadas ramas helicoidales, también llamadas espirales. Estas últimas son las que se modifican con los cambios hormonales del ciclo menstrual.
Después del cayado de la arteria uterina, el tronco continúa hacia el fondo uterino, donde nacen las ramas fúndicas. La arteria uterina continúa su recorrido ascendente del útero hacia la trompa de Falopio de su lado dando en ese punto la arteria tubárica interna, la cual se anastomosa con la arteria tubárica externa, rama de la arteria ovárica.
En su trayecto, la arteria uterina también produce ramas arteriales para los uréteres y para la vejiga.
Órganos diana
[editar]- Ligamento redondo del útero
- Ovario ("ramas ováricas")
- Útero
- Vagina ("ramas vaginales")
Placenta
[editar]Durante el embarazo normal, las arterias espirales, ramas de la arteria uterina, nutren a la placenta y son estimuladas a las profundidades del sistema lacunar o espacio intervelloso. Las adaptaciones estructurales de estas modificaciones están acompañadas de edema, disolución del endotelio y destrucción de la túnica media y la membrana elástica interna de las espirales y son sustituidas bajo la acción de células del citotrofoblasto, por tejido fibroso. Estas alteraciones en las arterias espirales hace que sean removidas del control neuro-vascular y la influencia de mediadores de tonicidad vascular—prostaglandina, óxido nítrico, endotelina. Por ello, se permite un flujo mayor de sangre hacia la placenta.[3]
Referencias
[editar]- ↑ L.T. Mercé (Laboratorios Zambon). Doppler en arteria uterina y transferencia embrionaria Último acceso 7 de enero de 2007.
- ↑ Moisés Huamán Guerrero, Josué Zapata Sánchez. [ULTRASONOGRAFÍA DOPPLER COLOR EN PREECLAMPSIA SEVERA COMO MARCADOR DE SEVERIDAD http://sisbib.unmsm.edu.pe/bvrevistas/acta_medica/2001_n3/ultra_doopler.htm] Acta Médica Peruana. Vol.XVIII, N.° 3; Septiembre - Diciembre de 2001. Último acceso 7 de enero de 2007.
- ↑ Universités de Fribourg, Lausanne et Berne (Suisse). Development of the placental villi Archivado el 15 de diciembre de 2007 en Wayback Machine. (en inglés) Último acceso 16 de enero de 2008.
