Nódulo tiroideo
| Nódulo tiroideo | ||
|---|---|---|
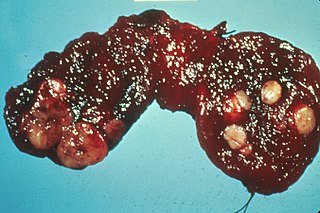 Tiroides humana con nódulos cancerosos | ||
| Especialidad | endocrinología | |
El nódulo tiroideo es una neoplasia (protuberancia) intratiroidea, radiológicamente distinta al parénquima que la rodea[1] en la glándula tiroides, la cual está localizada en la base del cuello. La incidencia de nódulos en la tiroides se ha incrementado por el uso de la ecografía y descubiertos muchas veces de forma incidental.
Ocurren en un 15% de la población adulta y por palpación en un 10-41% La prevalencia se incrementa con la edad, y prácticamente el 90% de los casos se pueden encontrar en mujeres mayores de 60 años. La incidencia de malignidad de forma general es de 50 por millón en la población, el reto es determinar si el nódulo es de carácter benigno o maligno, sin embargo solo el 4%-8% de los nódulos detectados resultan malignos.[1]
Actualmente la mayoría de los nódulos tiroideos se pueden considerar incidentalomas tiroideos que son nódulos hallados mediante técnicas radiológicas realizadas en un estudio de otras patologías: ultrasonografía (US) o ecografía, tomografía axial computarizada (TAC), resonancia nuclear magnética (RMN) o tomografía por emisión de positrones (PET).
Clasificación
[editar]Los nódulos tiroideos pueden clasificarse: Por número:
- Único: se considera un nódulo solitario, o único, cuando una palpación minuciosa no pone de manifiesto la existencia de otros nódulos tiroideos. Su trascendencia clínica reside en la posible existencia de un cáncer tiroideo, que ocurre en el 5-10% de los nódulos solitarios.
- Múltiple: mayormente asociados al Bocio Multinodular
Por actividad funcional:
- Determinada mediante el análisis de hormonas tiroideas y la capacidad para concentrar yodo radioactivo en la Gammagrafía tiroidea.
- Hipofuncionante o Nódulo frío: (Imagen gammagráfica de un nódulo frío) El 80% son benignos. Riesgo aproximado de malignidad del 15-20%, (en el contexto de bocio multinodular esta cifra baja al 1-6%), el nódulo frío se caracteriza por captar pobremente el radio fármaco, y se ve como una lesión focal en la glándula tiroides. En casos de nódulos fríos se recomienda la punción aspiración, usualmente guiada por ecografía, para descartar o confirmar cáncer.
- Hiperfuncionante (Enfermedad de Plummer) o Nódulo caliente: (Imagen gammagráfica de un nódulo caliente) Muy bajo riesgo de malignidad (< 4%), se caracteriza por una alta absorción del radiotrazador, mayor que el resto del tejido tiroideo. Este tipo de nódulos presentan mayor actividad que el tiroides circundante, y pueden o no ser autónomos (no responde a la TSH).
Por su estructura interna:
- Encapsulado/no encapsulado.
- Sólido/quístico/con áreas quísticas.
Tipo de vascularización (Eco-Doppler):
- Peri nodular: los vasos sanguíneos quedan alrededor de la cápsula nodular dando lugar al “signo del halo” (hallazgo ecográfico sugestivo de benignidad).
- Vascularización interna: en este caso, los vasos atraviesan la cápsula y siguen proliferando, ocasionando un mayor y más rápido crecimiento del nódulo que obliga a ser estrictos en su seguimiento
Etiología
[editar]Las causas más frecuentes de crecimiento uninodular son los adenomas, los nódulos coloidales, los quistes tiroideos y los carcinomas de tiroides. Otras causas poco frecuentes son las tiroiditis subagudas, las bacterianas, el linfoma tiroideo y las metástasis de otros carcinomas. El 10-15% de los nódulos únicos cursan con hipertiroidismo, siendo en ellos el riesgo de cáncer bajo. En la mayoría de las ocasiones se desconoce la etiología de los nódulos tiroideos, aun así, podemos aproximar la siguiente clasificación según distintas causas que pueden ocasionarlos:
Benignos
[editar]- Bocio multinodular (adenoma coloide).
- Tiroiditis de Hashimoto.
- Nódulo quístico: coloide, simple, hemorrágico.
- Adenomas foliculares.
- Tiroiditis subaguda segmentaria.
Malignos
[editar]- Carcinoma papilar.
- Carcinoma folicular.
- Carcinoma medular.
- Carcinoma de células de Hürthle.
- Carcinoma Anaplásico.
- Linfoma primario de tiroides.
- Metástasis (pulmón, células renales, otros).
Los factores asociados al aumento de riesgo de nódulos incluyen:
- Tabaco: Especialmente en áreas con déficit de yodo.
- Alcohol: Su consumo se ha relacionado con el posible agrandamiento de la glándula tiroidea sobre todo en las mujeres.
- Niveles de factor de crecimiento insulínico tipo 1 (IGF-1). Niveles elevados de factor de crecimiento insulínico tipo 1 (IGF-1) se han asociado con aumento de la nodularidad en hombres y bocio tanto en hombres como en mujeres.
- Miomas uterinos: se ha demostrado que mujeres con miomas uterinos tenían un riesgo dos veces mayor de nódulos tiroideos que en mujeres con útero normal.
Cuadro clínico
[editar]La mayoría de los nódulos tiroideos son asintomáticos. Los nódulos tiroideos son más comunes en las mujeres que en los hombres y las posibilidades de desarrollarlos se incrementan con la edad. Al abordaje se tiene en cuenta los principales diagnósticos diferenciales y las principales preguntas que se realizan van en torno a:
- Son benignos o malignos.
- Son (quistes) o sólidos (componerse de células de la glándula tiroides).
- Son nódulos únicos o parte de un grupo de nódulos.
Un nódulo tiroideo tiene más probabilidades de ser canceroso si:
- Nódulo duro.
- Nódulo adherido a estructuras cercanas.
- Antecedentes familiares de cáncer de tiroides.
- Disfonía.
- Es menor de 20 años o mayor de 70.
- Tiene antecedentes de exposición a la radiación en cabeza y cuello.
- Es de género masculino.
Los nódulos grandes pueden ejercer presión contra otras estructuras en el cuello, provocando síntomas como:
- Bocio o una glándula tiroides agrandada o tumoraciones en el cuello
- Disfonía o cambio de la voz
- Dolor en el cuello
- Disnea o Dificultad respiratoria
- Disfagia o Dificultad para deglutir
Los nódulos que producen hormonas tiroideas probablemente provocarán síntomas de hipertiroidismo, como:
- Piel pegajosa y fría
- Pulso acelerado
- Aumento del apetito
- Nerviosismo
- Inquietud
- Rubor o sofoco de la piel
- Pérdida de peso
Los nódulos tiroideos se encuentran algunas veces en personas que padecen la enfermedad de Hashimoto, la cual puede causar síntomas de hipotiroidismo como:
- Piel seca
- Hinchazón facial
- Fatiga
- Pérdida del cabello
- Intolerancia al frío
- Aumento de peso involuntario
Diagnóstico y evaluación diagnóstica
[editar]En todo paciente con nódulo tiroideo son esenciales una historia clínica y un examen físico completos;[1][2][3] lo mismo es válido para quien consulta por presentar una masa en el cuello o trae un reporte imaginológico en el que se encontró casualmente un nódulo tiroideo.
Es de suma importancia identificar la exposición a antecedentes personales como:
- radiación en la niñez o en la juventud,
- antecedente de linfoma,
- historia familiar de carcinoma papilar o medular de tiroides o de
- otros trastornos familiares como
- la neoplasia endocrina múltiple tipo 2,
- el síndrome de Cowden,
- el síndrome de Werner,
- el complejo de Carney
- la poliposis colónica familiar.[2]
En el examen físico se debe hacer una inspección cuidadosa buscando signos de enfermedad tiroidea como oftalmopatía y bocio. La palpación del cuello debe incluir no solo las características de la glándula y del nódulo, sino también una búsqueda sistemática de adenopatías cervicales.[2]
El estudio de todo paciente debe incluir como mínimo una determinación del nivel de hormona estimulante de la tiroides(TSH). Se ha encontrado que el hipotiroidismo subclínico o clínico (TSH elevada) es un factor asociado a la presencia de malignidad.[4]
Si la TSH está suprimida, se debe medir la T4 libre y solicitar un estudio de gammagrafía.
La medición de calcitonina en todos los pacientes con nódulo tiroideo, pero por la baja frecuencia de cáncer medular de tiroides (prevalencia en nódulo tiroideo de 0,4% a 1,4%), se considera que solo se debe medir en los pacientes con historia familiar de este tumor o de neoplasia endocrina múltiple. La interpretación de la calcitonina sérica elevada es difícil por los múltiples modificadores de su concentración sérica y para mejorar su desempeño diagnóstico se requeriría la confirmación con la prueba de estímulo con pentagastrina o con calcio.
A todo paciente con nódulo tiroideo diagnosticado por métodos clínicos o imaginológicos se le debe hacer una ecografía de tiroides. Los siguientes datos ecográficos se consideran de utilidad para el diagnóstico de malignidad:[3]
- Microcalcificaciones (sensibilidad 26% a 59%, especificidad 86% a 95%).
- Tamaño mayor de cuatro centímetros; en estos casos se recomienda de entrada la conducta quirúrgica para
- hacer el diagnóstico histológico de la lesión pues el riesgo de malignidad puede llegar hasta el 20%.
- Vascularización intranodular (sensibilidad 54% a 74%, especificidad 79% a 81%).
- Bordes irregulares o microlobulados (sensibilidad 17% a 78%, especificidad 39% a 85%).
- Hipoecogenicidad (sensibilidad 27% a 87%, especificidad 43% a 94%).
- Componente sólido (sensibilidad 69% a 75%, especificidad 53% a 56%).
- Imágenes vasculares intranodulares (especificidad 80%).
- Nódulo más largo (diámetro AP) que ancho (diámetro transversal): relación longitud/anchura mayor de 1.
La coexistencia de dos o más de estas características aumenta el riesgo de que haya cáncer de tiroides.
Estos hallazgos no son patognómicos de neoplasia, pero deben alertar al clínico y guiarlo en la decisión de solicitar aspirado del nódulo. Las siguientes son las indicaciones para el estudio citológico (1):
- Todo nódulo mayor de un centímetro.
- Nódulos (de cualquier tamaño) que cumplan con alguna de las siguientes condiciones:
- Características clínicas o historia familiar de alto riesgo (descritas arriba).
- Características ecográficas sospechosas
- Adenopatías ipsilaterales a la lesión
- Parálisis de las cuerdas vocales
- Crecimiento extracapsular
- Historia de irradiación en la infancia
El BAAF para estudio citológico se debe hacer idealmente bajo guía ecográfica, porque así tiene mayor sensibilidad y ha demostrado disminuir el número de falsos negativos, principalmente en lesiones con componente mixto o quísticas complejas;[3] en los casos de enfermedad multinodular se debe hacer biopsia del nódulo dominante (el que presente características sugestivas de malignidad y no necesariamente del nódulo de mayor tamaño).
Siempre que se haya hecho el BAAF guiado por palpación con resultados no concluyentes, es obligatorio repetirlo bajo guía ecográfica.[3]
Tratamiento
[editar]El médico puede recomendar la cirugía para extraer parte o toda la glándula tiroides si el nódulo:
- Se cree que está produciendo demasiada hormona tiroidea.
- Está causando síntomas como problemas para deglutir o respirar.
- Se debe a un cáncer de tiroides.
- No se puede diagnosticar como cáncer o no cáncer.
Los pacientes con nódulos que estén produciendo demasiada hormona tiroidea se pueden tratar con yodo radiactivo, lo cual reduce su tamaño y actividad. A las mujeres embarazadas no se les debe administrar este tratamiento.
Tanto la cirugía para extirpar el tejido de la glándula tiroides (Tiroidectomía) como el tratamiento con yodo radiactivo conllevan riesgos de problemas de tiroides a largo plazo.
Para los nódulos benignos que no causan síntomas y no están creciendo, el mejor tratamiento puede ser:
- Control cuidadoso con un examen físico y ecografía.
- Una biopsia de la tiroides repetida de 6 a 12 meses después del diagnóstico, especialmente si el nódulo ha crecido.
Otro posible tratamiento es una inyección de etanol (alcohol) en el nódulo para reducirlo de tamaño.
Pronóstico
[editar]Los nódulos tiroideos no cancerosos no son potencialmente mortales y muchos de ellos no requieren tratamiento. Los exámenes de control son suficientes.
El pronóstico para el cáncer de tiroides depende del tipo de cáncer.
Bibliografía
[editar]- Mettler. A Fred Jr. Essentials of nuclear medicine imaging.2006
- Thrall. H James, Nuclear medicine The requisites. 2001
- Leslie-Greenberg, Nuclear Medicine.2003
- Robert Henkin, Nuclear medicine. 2006
- http://www.hospitales.nisa.es/nuclear/medinuc/endocrinologia/tir3.htm Archivado el 10 de agosto de 2009 en Wayback Machine.]
- Román-González, A., Giraldo, L. R., Monsalve, C. A., Vélez, A., & Restrepo, J. G. (2013). Nódulo tiroideo, enfoque y manejo. Revisión de la literatura.Iatreia, 26(2), Pág-197.
- Hernández Puentes, Y. Z., Álvarez Aldana, D., & Hornedo Ramírez, J. (2015). Punción-aspiración con aguja fina en las lesiones tiroideas. Revista Cubana de Investigaciones Biomédicas, 34(1), 27-32.
- American Thyroid Association,. (2015). Nódulos Tiroideos. Retrieved 15 November 2015, from http://www.thyroid.org/nodulos-tiroideos/
Referencias
[editar]- ↑ a b c 1. Román-González, A., Giraldo, L. R., Monsalve, C. A., Vélez, A., & Restrepo, J. G. (2013). Nódulo tiroideo, enfoque y manejo. Revisión de la literatura.Iatreia, 26(2), Pág-197. Error en la cita: Etiqueta
<ref>no válida; el nombre «ref_duplicada_1» está definido varias veces con contenidos diferentes - ↑ a b c 2. Hernández Puentes, Y. Z., Álvarez Aldana, D., & Hornedo Ramírez, J. (2015). Punción-aspiración con aguja fina en las lesiones tiroideas. Revista Cubana de Investigaciones Biomédicas, 34(1), 27-32.
- ↑ a b c d 3. American Thyroid Association,. (2015). Nódulos Tiroideos. Retrieved 15 November 2015, from http://www.thyroid.org/nodulos-tiroideos/
- ↑ 2. Hernández Puentes, Y. Z., Álvarez Aldana, D., & Hornedo Ramírez, J. (2015). Punción-aspiración con aguja fina en las lesiones tiroideas. Revista Cubana de Investigaciones Biomédicas, 34(1), 27-32
